Endoskopik Tüp Mide’nin Güvenliği
Endoskopik Tüp Mide'nin Güvenliği
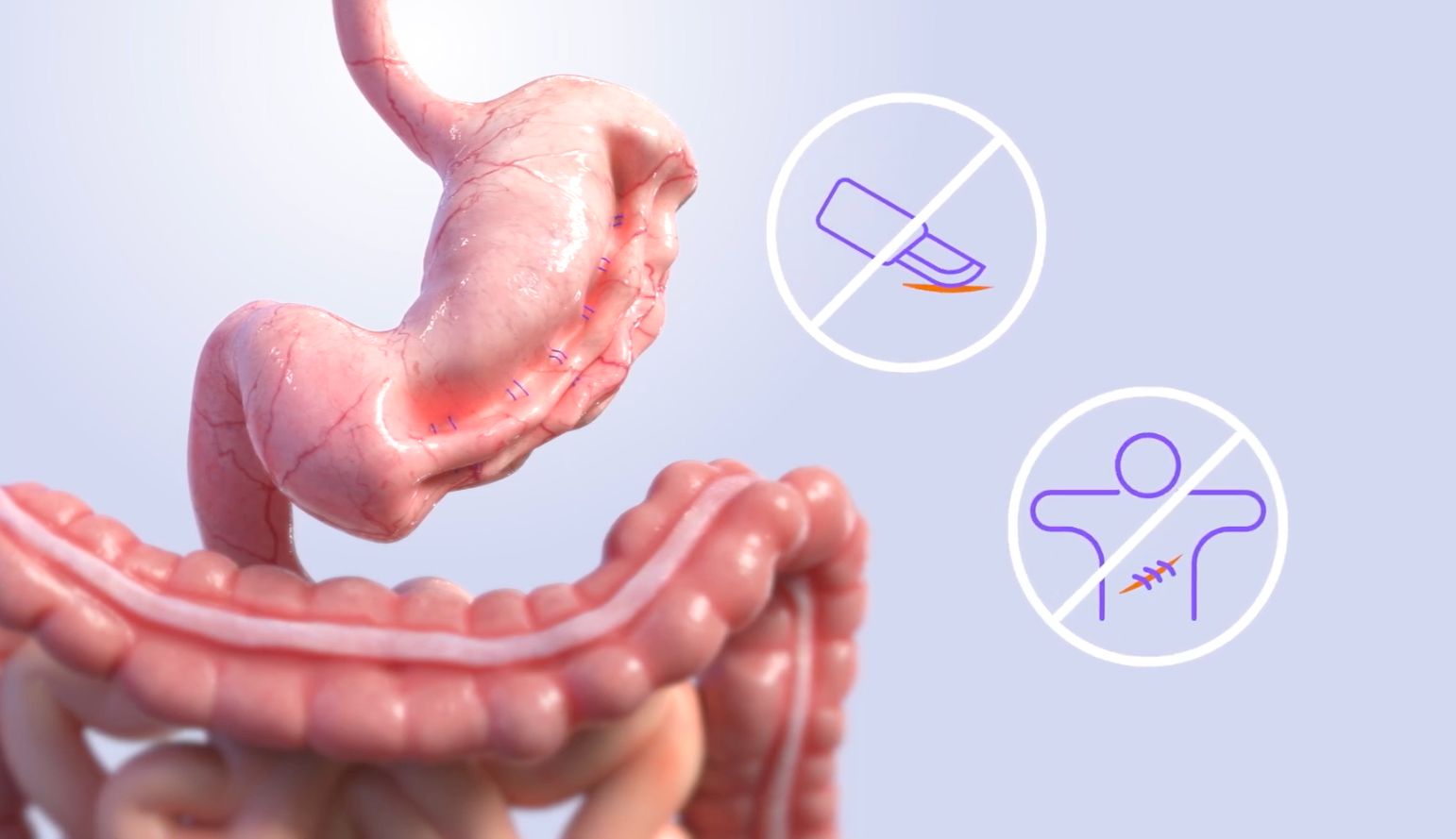
Endoskopik sleeve gastroplasti (ESG), son yıllarda obezite tedavisinde giderek daha fazla kullanılan minimal invaziv bir bariatrik prosedürdür. Bu yöntemin güvenliği, etkinliği kadar önemli bir konudur ve birçok çalışmada detaylı olarak incelenmiştir.
ESG’nin Genel Güvenlik Profili
ESG’nin güvenlik profili oldukça iyidir. Büyük ölçekli çalışmalar, ciddi yan etki oranının yaklaşık %1 civarında olduğunu göstermiştir [1,2]. Bu oran, bariatrik cerrahiye göre oldukça düşüktür. Örneğin, laparoskopik sleeve gastrektomi sonrası ciddi komplikasyon oranı %5-10 arasında değişmektedir [3].
Storm ve Abu Dayyeh’in 1600’den fazla ESG prosedürünü değerlendirdiği bir analizde, ciddi yan etki oranı %2’nin altında bulunmuştur [2]. Bu sonuçlar, ESG’nin güvenli bir prosedür olduğunu desteklemektedir.
Sık Görülen Yan Etkiler
ESG sonrası en sık görülen yan etkiler genellikle hafif ve geçicidir:
1. Bulantı ve kusma: Hastaların %20-30’unda görülür, genellikle ilk birkaç gün içinde geçer [4,5].
2. Karın ağrısı: Hastaların yaklaşık %45’inde görülür, çoğunlukla 24-48 saat içinde azalır [5].
3. Şişkinlik: Hastaların %10-15’inde görülebilir [4,5].
Bu yan etkiler genellikle konservatif tedavi ile yönetilebilir ve hastanede kalış süresini uzatmaz.
Ciddi Komplikasyonlar
Nadir de olsa, ESG sonrası ciddi komplikasyonlar görülebilir:
1. Perigastrik sıvı koleksiyonu: %1’den az hastada görülür, genellikle antibiyotik tedavisi ile çözülür [6].
2. Gastrointestinal kanama: %0.5-1 oranında görülür, çoğunlukla endoskopik olarak kontrol edilebilir [7].
3. Perforasyon: Çok nadirdir, %0.1’den az hastada görülür [7].
Bu komplikasyonların çoğu, erken tanı ve uygun müdahale ile başarıyla yönetilebilir. Cerrahi müdahale gerektiren durumlar son derece nadirdir.
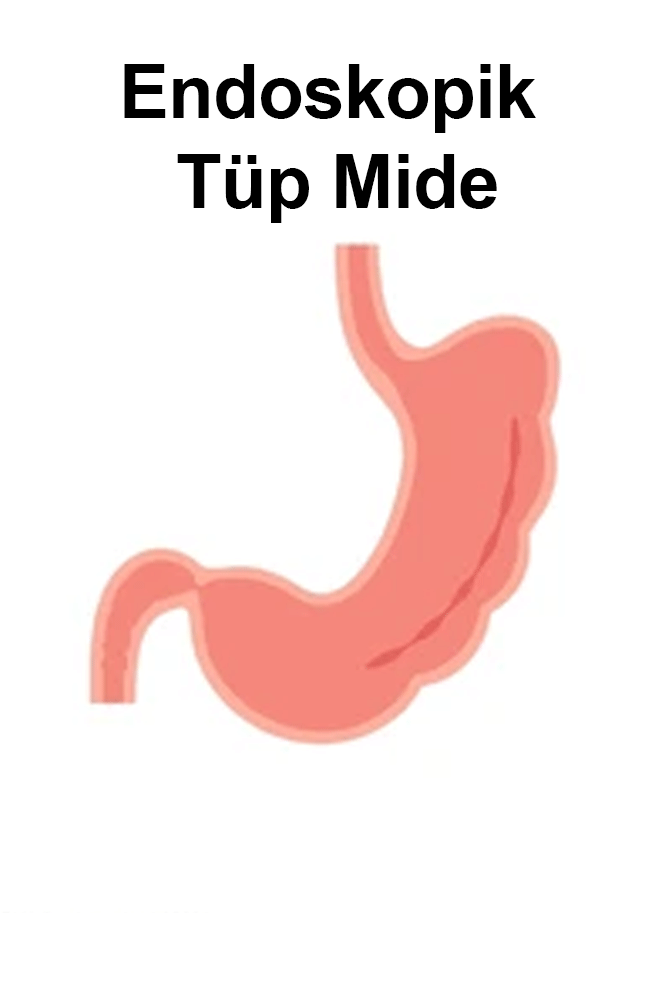




Güvenliği Etkileyen Faktörler
ESG’nin güvenliğini etkileyen birkaç önemli faktör vardır:
1. Endoskopistin Deneyimi: Saumoy ve ark.’nın çalışması, endoskopistin deneyimi arttıkça komplikasyon oranlarının azaldığını göstermiştir [8]. Yaklaşık 35-40 vaka sonrası, işlem süresi ve komplikasyon oranları stabilize olmaktadır.
2. Hasta Seçimi: Uygun hasta seçimi, güvenliği artıran önemli bir faktördür. Örneğin, daha önce üst gastrointestinal cerrahi geçirmiş hastalarda ESG kontrendikedir [9].
3. Prosedür Tekniği: Standart tekniğe uyum ve dikkatli sütür yerleştirme, komplikasyon riskini azaltır [10].
4. Postoperatif Bakım: Uygun diyet progresyonu ve yakın takip, erken dönem komplikasyonlarını önlemede önemlidir [11].
Güvenlik Önlemleri
ESG’nin güvenliğini artırmak için bazı önlemler alınabilir:
1. İşlem öncesi detaylı hasta değerlendirmesi ve uygun hasta seçimi
2. Deneyimli bir endoskopist tarafından yapılması
3. Standardize edilmiş prosedür tekniğinin kullanılması
4. Postoperatif yakın takip ve uygun diyet yönetimi
5. Multidisipliner bir ekip yaklaşımı (endoskopist, diyetisyen, psikolog vb.)
Mevcut veriler, ESG’nin obezite tedavisinde güvenli bir seçenek olduğunu göstermektedir. Ciddi komplikasyon oranları düşüktür ve çoğu yan etki geçici ve yönetilebilirdir. Bununla birlikte, prosedürün güvenliğini daha da artırmak için hasta seçimi, endoskopist deneyimi ve postoperatif bakım gibi faktörlere dikkat edilmelidir.
ESG, bariatrik cerrahiye göre daha az invaziv bir alternatif sunmakta ve güvenlik profili ile öne çıkmaktadır. Ancak, her tıbbi prosedürde olduğu gibi, potansiyel riskler hakkında hastaların bilgilendirilmesi ve onam alınması önemlidir.
Gelecekte, daha geniş hasta popülasyonlarında ve daha uzun takip sürelerini içeren çalışmalar, ESG’nin güvenliği hakkında daha fazla bilgi sağlayacaktır. Bu araştırmalar, prosedürün daha da optimize edilmesine ve güvenliğinin artırılmasına katkıda bulunacaktır.
Kaynaklar:
[1] Storm AC, Abu Dayyeh BK. Endoscopy International Open, 2019
[2] Barrichello S, et al. Gastrointestinal Endoscopy, 2019
[3] Chang SH, et al. JAMA Surgery, 2014
[4] Lopez-Nava G, et al. Obesity Surgery, 2015
[5] Sartoretto A, et al. Obesity Surgery, 2018
[6] Barola S, et al. Endoscopy, 2016
[7] Hedjoudje A, et al. Clinical Gastroenterology and Hepatology, 2020
[8] Saumoy M, et al. Gastrointestinal Endoscopy, 2018
[9] ASGE Bariatric Endoscopy Task Force. Gastrointestinal Endoscopy, 2015
[10] Lopez-Nava G, et al. Obesity Surgery, 2015
[11] Abu Dayyeh BK, et al. Clinical Gastroenterology and Hepatology, 2017
[12] Sharaiha RZ, et al. Clinical Gastroenterology and Hepatology, 2021
[13] Boškoski I, et al. Therapeutic Advances in Gastroenterology, 2020

